Передові технології та висока точність аналізів у нашій лабораторії!
Передові технології та висока точність аналізів у нашій лабораторії!
Клініко – діагностична лабораторія є структурним підрозділом Державної науково установа «Центр інноваційних технологій охорони здоров’я» Державного управління справами.
Основним завданням клініко – діагностична лабораторії є отримання об’єктивної інформації про хімічний, клітинний склад про функціональний стан різних тканин, органів і систем організму, ця інФормація необхідна для встановлення та підтвердження діагнозу, диференціальної діагностики захворювань. КДЛ виконує більше 110 видів досліджень.
В лабораторії працюють висококваліфіковані фахівці. Структура КДЛ включає: загально клінічний, гематологічний, біохімічний, імунологічний та бактеріологічний підрозділи.
В своїй роботі КДЛ використовує нове сучасне обладнання: гематологічний аналізатори Swelab Alfa (Швеція) виконують автоматичний підрахунок клітин крові за 16 показниками;
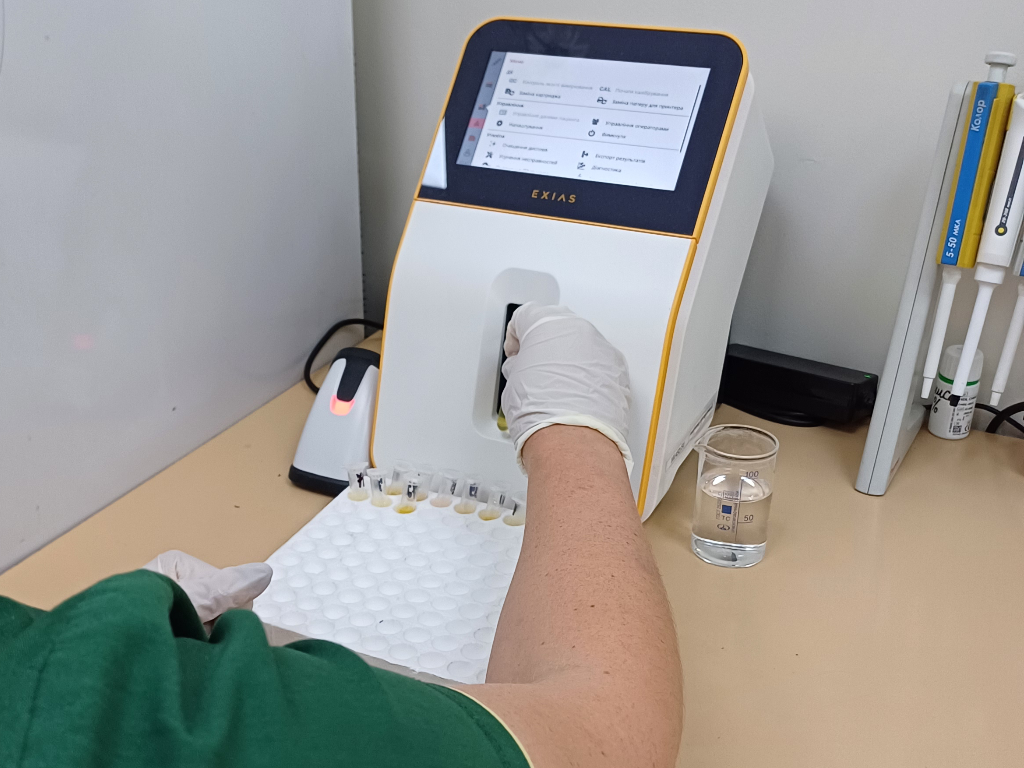
Імунохроматографіїчний аналізатор Easy Reader+ визначає C-реактивний білок (CRP), прокальцитонін та високочутливий СРБ (hsCRP) і дає можливість отримати максимально достовірні результати у найкоротші терміни.
Важливим для КДЛ є достовірність лабораторних досліджень. З цією метою лабораторія проводить внутріньолабораторний та міжлабораторний контроль якості, а також щомісячно бере участь у міжнародному контролі зовнішньої оцінки якості біохімічних досліджень PREVECAL, гематологічних та імунологічних досліджень ESfEQA.
Magluni 800 – сучасний автоматичний хемілюмінесцентний імуноаналізатор з продуктивністю 180 тестів за годину та можливістю визначати біля 50 зареєстрованих маркерів (гормони щитоподібної залози, онкомаркери, інфекційна панель та багато іншого)
Біохімічні аналізатори Selecta XL та Selecta Mach5 (250 тестів за годину) та Selecta ProM (125 тестів за годину) роблять біохімічний аналіз крові, за результатами якого можна судити про функціональний стан органів і систем організму людини.
Бактеріологічні дослідження — це сукупність методів, спрямована на встановлення причини інфекційного захворювання шляхом виділення мікроорганізмів з біологічного матеріалу людини (кров, сеча, мокротиння, спинномозкова рідина та ін.) з подальшим визначенням чутливості виділених патогенів до антимікробних препаратів.