Атиповий лабораторний варіант первинного гіперпаратиреозу: клінічний випадок
Первинний гіперпаратиреоз (ПГПТ) є поширеним захворюванням прищитоподібних залоз (ПЩЗ), яке все більше приковує увагу лікарів різних спеціальностей через наявність різноманітних ускладнень у всіх органах та системах людського організму попри більш ніж столітню історію його дослідження. Зацікавленість пов’язана з поглибленням уявлень щодо патогенезу, різноманітного клінічного перебігу, а також -удосконаленням лабораторної та топічної діагностики.
Частота виявлення ПГПТ у різних країнах значно відрізняється, що напряму пов’язано з рівнем медичного забезпечення, наявністю медичних програм по його виявленню, а також – настороженістю лікарів різних спеціальностей. На сучасному етапі в Україні діагностика ПГПТ залишається на рівні казуїстичного виявлення, а в багатьох регіонах взагалі відсутні відомості щодо нових випадків. Хворим проводиться довготривале і малоефективне лікування захворювань, які стали наслідками ПГПТ, хоч масштаб проблеми є вже кілька десятиріч універсально визначеним, а популяризацією проблеми вітчизняні фахівці з ендокринології та ендокринної хірургії займаються тривалий час.
Найбільш ефективним і доступним методом широкого скринінгу ПГПТ є визначення рівня кальцію іонізованого (Са++) та кальцію загального (Са заг.) в крові. На думку фахівців з клініки Мейо, показаннями для цілеспрямованого пошуку ПГПТ є наступні ознаки: крихкість кісток (спонтанні переломи), наявність камінців у нирках чи жовчному міхурі, часте сечовипускання, нез’ясовані періодичні болі в ділянці живота, швидка втомлюваність та загальна слабкість, депресія та/чи погіршення пам’яті, кісткові, м’язові та суглобові болі, часта схильність до нудоти, блювота та зниження апетиту. Отримавши підвищене чи верхньо-нормальне значення рівня кальцію в крові, можна запідозрити наявність патології ПЩЗ. Наступним, обов’язковим, етапом дослідження є визначення рівня паратгормону (ПГ) та фосфору в крові. При виявленні високих рівнів ПГ, Са заг. та Са++, зниженому рівні фосфору в крові діагноз ПГПТ не підлягає сумніву. Для виключення лабораторної похибки бажано результати повторити в іншій лабораторії. Якщо лабораторно двічі підтверджено діагноз ПГПТ – обов’язково проводиться топічна діагностика у вигляді УЗД, а при його неінформативності – комп’ютерна томографія (КТ) з контрастуванням шиї та верхнього середостіння чи паратиреосцинтіграфія з 99mТс-MIBI.
На сучасному етапі розвитку медицини не існує жодного ефективного лікування ПГПТ, крім оперативного втручання, яке є єдиним радикальним методом лікування даного захворювання.
Клінічний випадок
Наочним прикладом «недбалих та вузьконаправлених» діагностично-лікувальних дій лікарів став клінічний випадок пацієнта з нирковою формою ПГПТ, який був прооперований в хірургічному відділенні Державної наукової установи «Науково-практичного центру профілактичної та клінічної медицини» Державного управління справами (ДНУ «НПЦ ПКМ» ДУС).
Пацієнт Д., 1981 року народження, звернувся на консультацію до уролога зі скаргами на наявність множинних конкрементів у обох нирках, помірну загальну слабкість, періодичні болі в кістках і м’язах, особливо, в ногах, та при фізичному навантаженні.
З анамнезу хворого стало відомо, що у 2007 році (15 років тому!!!) вперше були виявлені конкременти у нирках розмірами до 3-4 мм. Періодично камінці виходили фізіологічним шляхом, і лише на цей період проводилась симптоматична терапія для полегшення відходження каменів. За консультацією неодноразово звертався до лікарів-урологів – призначалась лише симптоматична терапія, рекомендовано дієту з низьким вмістом солі та подальше динамічне спостереження.
У жовтні 2022 року вперше за консультацією звернувся до ДНУ «НПЦ ПКМ» ДУС, і лише тут (7-ий!!!) уролог після ретельного перегляду результатів КТ нирок порекомендував здати аналіз крові на вміст ПГ та кальцію в крові.
27.09.2022р. КТ ДОСЛІДЖЕННЯ: Обидві нирки нормально розташовані. Розміри правої нирки – 135х70 мм., ширина ниркової паренхіми звичайна. Ектазії ЧМС немає. У чашечках усіх груп правої нирки визначаються дрібні конкременти розмірами від 1,5 мм. до 4 мм., щільністю до + 580HU, загальна кількість до 10 шт. Правий сечовід не розширений, конкрементів не містить. Розміри лівої нирки – 105х57 мм., ширина ниркової паренхіми звичайна. ЧМС не розширена. У чашечках верхньої групи візуалізуються конкременти (загальна кількість 6-7 шт.), розміром від 2 мм. до 7х10 мм., щільністю від 270 HU до 1150 HU відповідно. У чашечках середньої групи 3 конкременти, розміром від 3,5 мм. до 8х7 мм., щільністю від 250 HU до 1170 HU відповідно. У чашечках нижньої групи 3 конкременти, розміром від 2 мм. до 3,5 мм., щільністю до 220 HU. Лівий сечовід не розширений, без ознак конкрементів.
ВИСНОВОК: КТ-ознаки СКХ, конкременти обох нирок. Даних за наявність конкрементів в сечоводах та сечовому міхурі на момент обстеження не виявлено. (Рис. 1).
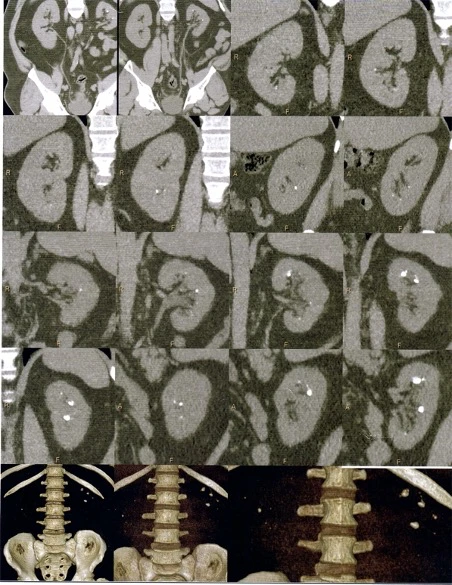
Рис. 1. КТ нирок з каменеутворенням
При подальшому лабораторному дослідженні та проведенні топічної діагностики отримані наступні результати:
02.10.2022р. Паратгормон – 240,7 пг/мл (18,5-88), ТТГ – 1,411 мкОд/мл (0,4-4,85), Са заг. – 2,90 ммоль/л (2,18-2,6) (колориметричний метод), Са++ – 1,23 ммоль/л (1,09-1,35) (іонселективний метод), Фосфор – 0,64 ммоль/л (0,78-1,65), 25-гідроксивітамін Д – 41,6 нмоль\л (<50 – дефіцит).
25.10.2022р. УЗД щитоподібної залози: щитоподібна залоза розташована низько, капсула не ущільнена. Додаткові утворення в залозі не визначаються. Паренхіма залози ізоехогенна, ехоструктура однорідна. По методу Brunn: Об’єм лівої частки 10,07 куб.см. Об’єм правої частки 18,82 куб.см. До нижнього полюсу правої частки прилягає гіпоехогенне утворення 26 мм. (Рис. 2).
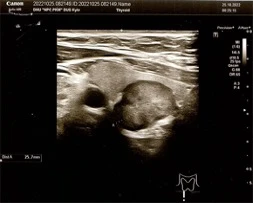
Рис. 2. УЗД-картина пухлини правої нижньої прищитоподібної залози
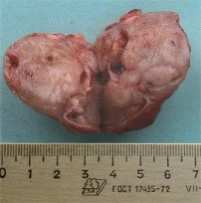
Рис. 3. Макропрепарат: пухлина правої нижньої прищитоподібної залози
Аналізуючи отримані результати, сумнівів у діагнозі первинний гіперпаратиреоз не виникало, але здивував і змусив засумніватися рівень Са++ – він в межах норми! Тому було прийнято рішення про повторення аналізів у іншій лабораторії.
25.10.2022р. Паратгормон – 61,01 пг/мл (6,2-29), Са++ – 1,21 ммоль/л (1,13-1,32), Са заг. – 2,65 ммоль/л (2,1-2,5), Фосфор – 0,68 ммоль/л (0,72-1,56).
Результати повторних аналізів підтвердили діагноз первинний гіперпаратиреоз, але рівень Са++ залишився в межах норми! Після повторної ретельної бесіди з пацієнтом прийнято рішення про проведення оперативного втручання. 07.11.2022 року пацієнт госпіталізований в хірургічне відділення ДНУ «НПЦ ПКМ» ДУС з діагнозом: первинний гіперпаратиреоз, ниркова форма. Сечокам’яна хвороба.
07.11.2022р. виконана операція: видалення пухлини правої нижньої прищитоподібної залози. Макропрепарат: пухлина правої нижньої прищитоподібної залози розмірами 30х15х20 мм. (Рис. 3).
Патогістологічний висновок: аденома прищитоподібної залози із основних (світлих) клітин.
07.11.2022р. (через 2 години після завершення оперативного втручання) паратгормон 11,9 пг/мл (18,5-88) – перевірений двічі, Са++ – 1,28 ммоль/л (1,09-1,35) – без інфузії препаратів кальцію.
У 1-шу післяопераційну добу внутрішньовенно вводилось 60 мл. (600 мг.) кальцію глюканата на 400 мл. фізіологічного розчину, а на наступну добу – 40 мл. (400 мг.) на 400 мл. фізіологічного розчину. Також на наступну добу після операції призначений пероральний прийом таблетованого кальцію (Кальцій-Д3-Нікомед Форте: кальцію карбонату 1250 мг, що еквівалентно 500 мг кальцію, холекальциферолу (вітаміну Д3) – 10 мкг (400 МО) у вигляді концентрату холекальциферолу 4 мг.) в дозі 3 грами/добу (2 таблетки 3 рази/день) та препарати вітаміну Д (холекальциферол: 5000 МО протягом 7 діб, потім 2500 МО – до місяця). Ранній післяопераційний період протікав без особливостей. 09.11.2022р. у задовільному стані пацієнт виписаний із стаціонару в поліклініку по місцю проживання під спостереження ендокринолога, уролога. Дані рекомендації (контроль рівня кальцію та паратогормону через 1-3-6-12 місяців, вживання препаратів кальцію та віт. Д3).
На 3-тю добу у пацієнта виникли скарги на відчуття оніміння пальців рук та ніг, парестезії в ділянці рота та носа – збільшено дозу кальцію до 4 грам/добу та вітаміну D (до 7500 МО протягом 7 діб) – самопочуття покращилось, симптоми гіпокальціємії зникли.
Контрольні аналізи:
21.11.2022р. Паратгормон – 88 пг/мл (18,5-88), Са++ – 1,21 ммоль/л (1,09-1,35).
05.12.2022р. Паратгормон – 64,2 пг/мл (18,5-88), Са++ – 1,24 ммоль/л (1,09-1,35) – на тлі прийому вітаміну D.
Обговорення та висновки
На сьогоднішній день лабораторна діагностика первинного гіперпаратиреозу не викликає великих труднощів [1, 2, 5]. Майже кожна лабораторія має можливість та необхідне обладнання для визначення рівнів ПГ та кальцію в крові [3, 6]. Нагальною потребою залишається широка інформованість та настороженість лікарів різних спеціальностей (сімейний лікар, урологи, ендокринологи, нефрологи, хірурги тощо) на предмет виявлення ПГПТ на безсимптомній або малосимптомній стадії. Оперативне лікування на таких стадіях менш травматичне та не призводить до розвитку довготривалих ускладнень, пов’язаних з відновленням кальцієво-фосфорного обміну і, в свою чергу, призводить до швидкого відновлення працездатності пацієнтів [1, 6].
Даний клінічний випадок заслуговує уваги та ретельного розбору:
- вже при першому зверненні до лікаря-уролога були всі підстави для того, щоб запідозрити ПГПТ, який викликав утворення множинних конкрементів у обох нирках (є однією з характерних ознак гіперпаратиреозу);
- неодноразове повторне звернення до 6-ти!!! урологів та поява нових камінців у нирках не наштовхнуло жодного з лікарів на думку про ПГПТ;
- особливо звертає на себе увагу рівень іонізованого кальцію: під час подвійного визначення в різних лабораторіях його рівень перебував в межах референтних значень до операції та, не дивлячись на наявність клінічних ознак гіпокальціємії після операції, залишився в межах норми в ранньому післяопераційному періоді і за весь час подальшого динамічного спостереження.
Описаний клінічний випадок є унікальним за лабораторними показниками. Під час неодноразового визначення рівня іонізованого кальцію в крові в різних лабораторіях отримано показники в межах референтних значень, не дивлячись на підвищення рівня паратгормону більше ніж у два рази та наявності клінічних проявів типових ускладнень первинного гіперпаратиреозу. Тому під час обстеження пацієнтів із підозрою на гіперпаратиреоз потрібно брати до уваги, що нормальний рівень загального та/або іонізованого кальцію крові не виключає діагноз ПГПТ. І за наявності клінічної картини гіперпаратиреозу та/або його ускладнень доцільне обов’язкове серійне визначення рівня паратгормону, кальцію іонізованого та загального в крові.





