Вальгусна деформація першого пальця стопи
Вальгусна деформація першого пальця стопи
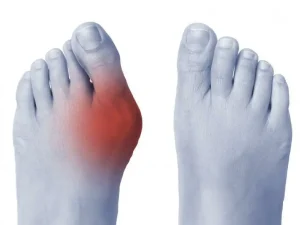
Вальгусна деформація першого пальця стопи (від англ. «hallux valgus») – поширене захворювання стопи, яке виникає біля першого пальця. Це відхилення великого пальця стопи до мізинця. Сусідній палець при цьому також деформується.
Хто схильний до вальгусної деформації?
Причиною такого захворювання зазвичай є спадковий фактор. Прогресування деформації також провокує носіння тісного й незручного взуття. Сильне навантаження на стопу призводить до збільшення деформації, причому, другий палець немов «заходить» на перший. У результаті – на нозі й виникають кісточки. До цього захворювання схильні як чоловіки, так і жінки, але, як показує клінічна практика, жінки після 30 років звертаються за допомогою до травматологів-ортопедів частіше.
Причинами вальгусної деформації першого пальця стопи є:
- спадковість;
- носіння незручного взуття, яке травмує стопу;
- надмірні фізичні навантаження на ноги та стопу зокрема;
- надмірна вага тіла;
- вагітність та зміна гормонального фону;
- наявність запальних процесів у суглобах;
- отримані травми або наслідки невдалих операцій.
На першому етапі розвитку захворювання більшість пацієнтів сприймають випирання кістки як косметичний дефект і не звертаються до лікаря. Пізніше з’являються болючі відчуття, стає складніше рухати стопою. Можуть розвинутися артроз тазостегнового або колінного суглобів, остеохондроз та інші патології, що стосуються опорно-рухового апарату. На перших етапах вальгусної деформації можна обмежитися консервативними методами лікування, проте у разі інтенсивного розвитку деформації лікування відбувається за допомогою хірургічного втручання.
Діагностика вальгусної деформації першого пальця стопи
Фахівці нашої лікарні проводять повну діагностику вальгусної деформації пальця, керуючись міжнародними стандартами. Після цього складається індивідуальний план лікування для кожного пацієнта.
Лікування вальгусної деформації пальців неможливе без усунення причини її виникнення. Хірургічне втручання позбавляє пацієнта від деформації, повертаючи його до звичного способу життя. А вплив на етіологію захворювання допомагає не допустити повторної появи деформації.
Вальгусна деформація буває трьох видів складності: легка, середня та важка. Лікування призначається залежно від рівня деформації.
Коли варто звернутися до лікаря?
Основним симптомом вальгусної деформації вважається біль у стопі після тривалої ходьби, статичних чи динамічних навантажень. Пацієнт може також відчувати дискомфортні відчуття в литкових м’язах. Якщо захворювання знаходиться у важкій стадії, біль стає постійним.
Записатися на прийом до травматолога варто, якщо ви:
- помітили, що «кісточки» збільшуються у розмірі;
- відчуваєте болючі відчуття в стопі і помітили почервоніння;
- візуально виявили деформацію пальців ноги;
- відчуваєте сильний біль у суглобах стопи;
- відчуваєте сильну втому навіть від незначних фізичних навантажень;
- маєте проблеми з вибором зручного взуття.
Як проводиться діагностика вальгусної деформації стопи
Лікарі-травматологи хірургічного відділення під час первинного огляду пацієнта визначають типові деформації, ставлять йому клінічний діагноз та спрямовують на додаткові дослідження: плантографію, рентген, подометрію. Залежно від одержаних результатів призначається консервативне чи оперативне лікування.
Консервативне лікування вальгусної деформації пальця стопи передбачає:
- носіння зручного взуття, що не деформує стопу;
- носіння ортопедичних устілок;
- застосування коригувальних бандажів для великого пальця стопи;
- виконання курсу фізіотерапії;
- масаж.
У разі, якщо консервативні заходи не дають результату, і біль у пацієнта не проходить, призначається оперативне втручання. Його завдання – усунути деформації та повернути пацієнтові звичний спосіб життя.
Оперативне лікування вальгусної деформації
Оперативне лікування вальгусної деформації великого пальця стопи призначають, коли терапевтичне лікування виявилося неефективним. Лікарі не лише видаляють «кісточки» на нозі, але і виконують коригувальну остеотомію плюсневої кістки. Корекція деформації здійснюється за допомогою резекції кісткової тканини, що виступає, а також – виправлення кута між плюсневими кістками шляхом позиціонування першої плюсневої кістки. Результат операції полягає у відновленні функції суглоба.
Для лікування кісточки стопи в нашій клініці використовуються мініінвазивні методи.
Хірургічне втручання виконується на сухожиллях, переважно на м’яких тканинах Завдяки цьому зменшується час відновлення пацієнта після операції. Під час операції лікар робить всього 2 надрізи: один – між пальцями та другий – на внутрішній поверхні стопи. Операція проводиться під місцевою анестезією, тип якої призначається анестезіологом з урахуванням стану здоров’я пацієнта та наявності у нього тих чи інших захворювань.
Протипоказання до операції:
- наявність інфекційних захворювань у гострій фазі;
- наявність запальних процесів у м’яких тканинах стопи або на шкірі ніг;
- порушення системи згортання крові у людини;
- патологія судин ніг;
- декомпенсація серцево-судинної, нервової, дихальної систем організму та виражене порушення їх функцій.
Лікар-терапевт оцінює загальні аналізи та показники життєдіяльності, які визначають готовність пацієнта до оперативного лікування і дає допуск до
операції. Також перед операцією пацієнта оглядає анестезіолог. Після хірургічного втручання пацієнтові накладається еластична туга пов’язка з метою обмеження руху. Пропонується програма реабілітації, яка передбачає виконання певної кількості рухів та суворе дозування навантажень на ногу. У перші дні після операції краще використовувати додаткову опору для пересування, наприклад, тростину. Через 4–6 тижнів відбувається повне відновлення опорної функції ноги. Надалі рекомендують носіння супінаторів та спеціального взуття.
Профілактика захворювання:
Завдяки профілактичним заходам, описаним нижче, можна не лише зупинити процес розвитку деформації, а й повністю його уникнути.
- Правильне харчування. Необхідно виключити з раціону харчування вуглеводи, цукор, солоні та гострі страви і додати більше фруктів та овочів. Зайва вага може спричинити збільшення навантажень на стопи, що призводить до розвитку вальгусних деформацій.
- Гімнастика для стоп. Рекомендуємо щоденно виконувати комплекс гімнастичних вправ для стоп. Для цього достатньо 5–10 хвилин, головне – регулярність виконання вправ. Наприклад:
- розкидайте по підлозі дрібні предмети та збирайте їх пальцями ніг; це можуть бути канцелярські предмети: ручки, гумки, олівці тощо;
- протягом кількох хвилин ходіть то на передніх пальцях, то на п’ятах;
- ворушіть пальцями стоп, розсовуйте їх, щоб вони не стикалися (протягом 1–2 хвилин);
- малюйте пальцями в повітрі різні фігури; цю вправу добре виконувати на піску (якщо є така можливість);
- налийте у пляшку воду і перекочуйте її ступнею.
- Масаж стоп. Цю процедуру можна довірити професіоналам, а можна виконувати самостійно вдома. Важливо пам’ятати, що руки під час масажу мають бути сухими та теплими. Проводити масаж рекомендовано 2 рази на день – вранці та ввечері. Розтирайте ступні і пальці рухами, що погладжують і постукують. Основний акцент – на внутрішню поверхню підошви. Пальці необхідно масажувати від їх кінчиків до стопи. У самому кінці зробіть згинання та розгинання пальців ніг.
- Ванни для стоп. Рекомендуємо робити ванну для стоп ввечері після важкого дня. У воду можна додати сіль, соду чи трави. Ванни для стоп відмінно розслабляють і заспокоюють. Після цього ноги треба промити прохолодною водою і розтерти м’яким рушником.
- Комфортне і якісне взуття. Не рекомендовано носити взуття вузької форми та на високих підборах. Взуття має бути зручним: м’яка підошва, каблук не більше 4–5 см.
- Ортопедичні устілки. Ортопедичні устілки можна носити всім людям у будь-якому віці. Вони допомагають розподілити навантаження на стопу, зокрема – на пальці. Устілки можна придбати у спеціалізованому магазині або виготовити у спеціалістів на замовлення (з урахуванням форми вашої стопи).
- Використання ортез. Ортези – це спеціальні міжпальцеві вставки-розділювачі, які розташовуються між великим та другим пальцями. Також існують вкладиші подушечки різних видів, що захищають стопи від натоптишів.
- Відпочинок для ніг. Якщо робота вимагає постійного знаходження у положенні «стоячи», необхідно через певні проміжки часу влаштовувати ногам розминку (опускати і піднімати пальці ніг тощо).
Звернувшись за допомогою до нашої лікарні, ви отримаєте:
- допомогу лікарів, які регулярно вдосконалюють свої знання;
- передове, а головне – доступне діагностичне обладнання;
- оперативний прийом спеціалістів;
- уважний догляд після операцій.





